3月末に入院し、4月12日まで入院生活を過ごしていました。これまで何度か入院生活を過ごした経験がありますが、今回は周囲が「コロナ禍」で大変な状況での入院であること、また、全身麻酔を伴う臓器摘出という点で、従来のカテーテル・アブレーションとは異なる本格的手術でした。入院期間も13日に及び、私にとっては最長の入院生活となりました。
この入院期間中に、実に多くのことを考えました。働く人の生活や権利を守るための労働法が、何故、ここまでの不機能という崩壊に近い状況に陥ったのか、労働法研究者の一人である自分は何をしてきたのか、何ができなかったのか、若い世代に何としても伝えておきたいことなど、約50年の研究者生活を走馬燈のように振り返りながら、普段、考えなかったことをじっくり反省してみました。そして、退院後、忘れないうちにと、これらの一部を「臥床断想」として書き留めてみることにしました。
健康診断・検査の重い意味
昨年、定期健康診断で異常があったので精密検査をしたところ、年末に、「陽性」との診断が出てしまいました。以前に健康診断で異常が指摘されたのに軽視して働き続け、定年間近になった時点で、医師から「何故、これまで数年も放置していたのか?」と指摘され、その延長で二度もカテーテル手術を受けることになりました。その主治医に昨秋、元の職場で受けた定期健康診断結果を見せたところ、精密検査を勧められ、今回は、すぐに受けることにしました。定年前まで入院することもなく、健康にはほとんど配慮せず、大学業務や執筆などを続けていましたが、長年の疲労と加齢が重なって身体が以前のように機能しなくなっていたのです。
退職後、多くの病気を経験して、「検査」「健康診断」のもつ意味は、きわめて大きいことを改めて痛感しています。ただ、今回でも検査から治療までに約6ヵ月近くかかりました。
コロナ禍での感染 在宅の方が危険か?
今回の入院では、事前の「PCR検査」、「家族との面会全面禁止」など、コロナ感染の影響も強く感じました。一方では、大阪や東京では、感染しても入院できずに医療に到達することができないまま亡くなる人が少なくない状況があります。最近のコロナ感染拡大は、欧米、豪州、韓国、中国などの状況を見ると、日本でも「第七波」で、爆発的広がりがあるのではないかと予感します。
コロナ感染が問題になって2年を超えても、大きく改善されない日本政府や自治体の頼りないコロナ対策(=「ウィズ・コロナ」?)を考えたとき、むしろ、退院後は、抵抗力が落ちた高齢者ですので、実際に感染すれば、重症化しても自宅療養のまま十分な病院医療を受けられないまま終わる危険性があるのではと不安を感じています。
約40年前、生まれて初めて入院した病院
今回、私が入院したのは、京都南部にある民間の総合病院です。実は、36歳のとき、生まれて初めて入院したのと同じ病院です。
風邪をこじらせただけと思っていたのですが、呼吸や喉の痛みが余りに酷くなり、辛くなりました。当時、大学の同僚であった労働医学の細川汀先生が心配されて、先生の大学時代からの知人で、私の自宅近くで地域医療の診療所の所長をされていた蔡東隆先生を紹介していただきました。蔡先生の診察を受けたところ、白血球の数値が異常であるということで、先生の表情が変わったことを覚えています。そして、自宅に戻ることなく、診療所から即刻、車で病院に運ばれ、そのまま、生まれて初めて入院することになりました。まさに、今回入院した総合病院でした。

社会福祉法人が経営する、この病院は、戦前、結核療養所として設立され、1964年、総合病院化することになり、1975年に呼吸器センターを開設するなど、徐々に規模を拡大していました。とくに、呼吸器系疾患治療で定評があったので、蔡所長は私の症状から、この病院を選択されたのだと推測しています。
後で聞くと、私の病気は、検査の数値から「白血病の疑いがあった」ということでした。入院後、喉の異常だけでなく、身体全体に発疹が出たことから、感染症の可能性があるとなり、相部屋の患者さんたちが別の部屋に移され、事実上、隔離個室となってしまいました。様々な検査を受けた結果、「白血病ではない」ことが確認され、ほっとしました。そして、仕事と組合活動の、約一年間の疲れで弱りきっていたこと、健康体なら容易に対応できる通常の病原菌(EBウィルス?)に感染したのではないかということに落ち着きました。そして、手術など特別な治療をすることなく、安静と点滴で過ごした入院生活は比較的早く終わりました。夏休みになっていたこともあり、約1ヵ月の自宅療養で体力回復を待つことになりました。
この病院は、「生命の尊重と人間愛を基本とし、地域の人々の健康と福祉を保証するために、専門職的で倫理的な医療を行うべく最大限の努力を尽くす」ことを基本理念と、行動基準の第一番目に掲げています。入院当時、まだ木造の結核病棟が残っており、また(結核長期療養者の)「患者会」の表札を掲げた部屋がありました。大学の「社会福祉法制」の授業で取上げていた「朝日訴訟」の原告で、結核患者であった朝日茂さんが所属していたのが「日本患者会」でした。「その支部が、この病院にもあるのだ」と思ったことを記憶しています。
大学職場の安全衛生問題
1983年秋、所属の京都府立大学の職場を単位とする労組支部の定期大会で支部長に選任されました(任期1年)。自治体職員を組織する自治労(京都府本部)を上部団体とする支部組織で、教員だけでなく、農場などの現業職員を含む職員が組合員の多数を占めていました。本格的な組合活動の責任者ということで、私は、「水を得た魚のように」多くの課題に積極的に取り組みました。本部が提起した組合費引上げの全職場説明会では、職場の不満や、執行部としては耳の痛い話を含めて組合員から生の声を直接聞きました。長年解決されない助手や若手教員の低賃金は予想外に深刻でした。さらに、当時、政府が進めていた医療保険制度改悪=「健康保険の本人負担1割導入」反対では早朝ストライキを打ち、当局から「中止しなさい」という文書を受け取り、つっかえすこともありました。頻繁な大学当局との交渉、そのための打ち合わせや広報など、通常の組合活動だけでもかなりの負担でした。それに加えて、従来、あまり取り組みがなかった労働安全衛生法に基づく安全衛生体制確立など、「安全衛生問題」を新たに提起しました。ただ、意欲が先走り、能力を超えて頑張り過ぎたためか、支部長の任期の終わりごろ(1984年6月)になって体調を崩し、倒れてしまったのです。
民間企業とは違って、安全と思われていた大学職場でしたが、実際に安全問題に取り組んでみると決してそうでないことが明らかになりました。図書館の整理カードを毎日書き続けて腕や手が動かせなくなった女性職員の「けいわん」障害、農場で働く現業職員が農作業機械操作中に跳ね上げた石が目を直撃した負傷、冷房装置が不十分な環境で実験していた理系教員の熱中症や化学薬品による被害、節電命令で夜間無照明の階段から転落して頭部を負傷した高齢教員など、それまで安全衛生委員会も設置されていなかった公立大学職場の実態がありました。それをまとめて明らかにするなどの取り組みでした。学生時代に知り合い、その後、同僚として来ていただいた細川汀先生に多くの助言や意見を求めながらの労組責任者の活動は、私にとっては実にやり甲斐のあるものでした。(詳しくは、以下の脇田滋「大学における安全衛生活動」参照。)
私自身、労働安全衛生法についての実践的な学習の機会でもあったので、組合活動に熱中していたことは間違いありません。働く人の安全衛生を進める取り組みをしていた責任者が、逆に、過労で病気になってしまうという大失態でした。
病院で働く人を取り巻く環境変化
それ以降、私は、30歳代~60歳前半まで、大学での教育、研究、そして組合活動を続けてきました。長時間の会議が連日続く管理職も経験しましたが、入院するほどの病気に罹ることはありませんでした。しかし、65歳ころから現在まで(退職前から退職後)の約8年間に加齢に伴う病気で入院を繰り返すことになってしまいました。
今回、約40年を経て入院した病院は、その間に大きな高層病棟ビルなど建物だけでなく、病院のホーム・ページ(以下、HP)によれば、診療科目も大幅に増加して、病床557の大規模な地域中核病院になっていました。とくに、労働法研究者の視点からは、この約40年間は、政府の医療関連政策や労働政策が、新自由主義的な方向に大きく転換していましたので、この病院とそこで働く人々の状況も、その影響を受けて大きく変わってきたのではないかと思います。病院が公表している職員については、全体で、常勤955人、非常勤284人です。その内訳は、主な職種では、看護師、医師、薬剤師など国家資格職種が圧倒的多数ですが、それ以外では、事務員(常勤51、非常勤8)が多くなっています。
病院業務 直営からアウトソーシングへ
次の図表は、昨年、ある医療関連団体に依頼されて学習会で話したときに示した関連資料(医療関連業務の派遣禁止に係る主な経緯)の一部です。学習会は、コロナ禍で医療現場が大変厳しい状況にある中で、政府が、へき地医療機関への派遣や看護師日雇い派遣拡大など、医療分野への労働者派遣拡大を進める法改正の狙いと問題点がテーマでした。
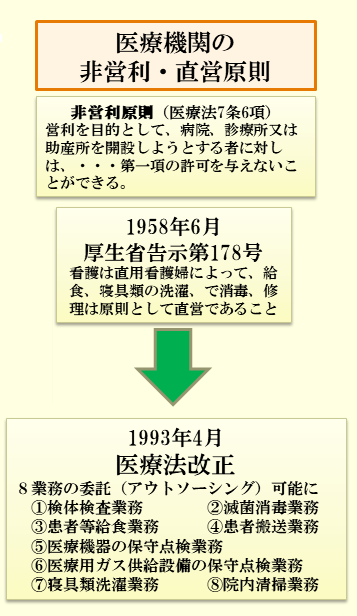
左の図のように、第二次大戦後、政府・厚生省は、医療法で病院などの「非営利原則」を定めていました。同法は、「営利を目的として、病院、診療所又は助産所を開設しようとする者に対しては、医療機関としての許可を与えない」(7条6項)と規定しました。これは現在も変わっていない医療の基本原則です。そして、1958年の厚生省告示178号)は、「看護については当該保険医療機関の看護婦及び一切の看護を行うものであり、給食については、原則として当該保険医療機関の直営であることが必要であり、寝具については、使用に供せられる寝具類が、常に施設内に整備されていると共に、その洗濯、消毒及び修理は原則として、当該保険医療機関が自ら行うものとする。」として、病院は、各種業務を直営で行うことを定めていました。
ところが、1993年4月の医療法改正で、この直営原則が大きく修正され、①検体検査業務 ②滅菌消毒業務、③患者等給食業務、④患者搬送業務、⑤医療機器の保守点検業務、⑥医療用ガス供給設備の保守点検業務、⑦寝具類洗濯業務、⑧院内清掃業務の8業務の外部委託が容認されることになったのです。
1985年に制定された労働者派遣法は、「対象業務限定方式」でした。医療業務関連については、患者の生命に直接関連するのでチーム医療が重要であるとして、労働者派遣の適用対象外とされました。実際には、病院の事務部門で行われる医療事務などで、事務機器操作、ファイリングなどの「専門業務」という名目で労働者派遣が導入されました。また、1993年の医療法改正は、業務委託形式で、狭い意味での医療従事者(医師の外、看護師などの医療関連国家資格職種)以外のほんとどの業務を外注化することを容認するもので、従来の「直営原則」を大きく崩すものでした。
最近の派遣法改正は、この方向をさらに進め、依然として病院の直接雇用が原則として義務づけられている医師、看護師などをも派遣労働者化しようとすることを狙いとしています(エッセイ第52回、エッセイ第55回 参照)。これは、現在もかろうじて維持されている病院の「非営利原則」を骨抜きにし、株式企業などが経営する利益追求目的の「営利病院化」を狙う方向へ進むための布石だと思います。(なお、関連して、既に営利主義がはびこる医療界の変革を目指す韓国について「お金より命」をめざす病院関係者・市民の運動についてのエッセイ第2回参照。)
営利ではなく生命を守り、誰もが人間らしく働ける病院職場をどう作るのか
私が入院した病院では検体検査などを内部で行うなど、全面外注をしていないことが印象的でしたが、やはり例外ではないと思います。実際に入院して生活してみたとき、公式のHPでの職員数よりも、ずっと多くの人々が病院を職場として働いているというのが実感でした。正確な数字は分かりませんが、職種ごとに服装(制服)の色で区別されている職員(常勤・非常勤)以外に、病室関連では、清掃、ベッド・シーツ交換、電気設備点検、給食・給湯、コンビニ、駐車場管理、送迎バス運行、調剤薬局など、病院関連の多くの業務に、業務委託や労働者派遣などの形態で外部業者所属の労働者が働いていました。
こうした労働者たちが、相互にどのように連携しているのか、労働組合に参加しているのだろうか、労働者としての権利をどのように実現しているのかを考えながら、入院生活を過ごしていました。なお、この病院には、京都医労連に参加している組合があって、数年前、2回目か3回目の入院をした時には、労働組合の旗が立っていて、うれしく思ったことがありました。
多くの職種の労働者が働く、この病院では、入院中、誰もが親切で医療レベルも高く、嫌な思いをしたことがありませんでした。しかし、外注化が進み、所属が異なる労働者が増えていることは否定できません。所属(病院、企業)の壁、職種の壁など、経営視点からの縦断的な壁が大きくなっていると思いました。労働者分断が広がるなかで、働く者が横断的にどう連帯すべきか、労働組合はどうしているのか、職場全体を代表する労働者の団結活動をどう進めたら良いのかなどを、大学で経験した組合活動を想いだしながら、また、韓国、イタリア、スペインなどで活発な活動を展開する医療分野の労働組合がどうしているのだろうかなど、色々とベッドの中で考えていました。


